Seniorenheim König Nikolassee
"Wir sind mit der Mitgliedschaft im NPG selbstbewusster geworden"
Das Haus
Gelegen im beschaulichen Zehlendorfer Ortsteil Nikolassee, kann man sich kaum der Schönheit dieses Ortes entziehen: Eingebettet in einen parkähnlichen Garten mit alten Bäumen, Beeten, Rhododendronbüschen und dichten Hecken, zieht das Haupthaus sofort die Blicke auf sich. Überall im Garten stehen Bänke und Sitzecken, und überdachte Pavillons laden auch bei schlechter Witterung zum Verweilen ein.
Geführt wird das Seniorenheim König seit 75 Jahren als Familienunternehmen. Mit Diplom-Pflegwirtin Jessica Magri, geborene König, und ihrem Bruder Julian König hat mittlerweile die dritte Generation das Ruder in der Hand. Der Großvater hatte die herrschaftliche Villa – sie wurde 1910 nach Entwürfen des bekannten Berliner Architekten Alfred Grenander erbaut – nach dem Krieg erworben. Er machte daraus ein Rückkehrer-Heim, das sukzessive zum Seniorenheim weiterentwickelt wurde. 1975 gaben die Eltern der heutigen Betreiber, Familie König, dem Haus ihren Namen und erweiterten es um einen architektonisch angepassten Neubau.




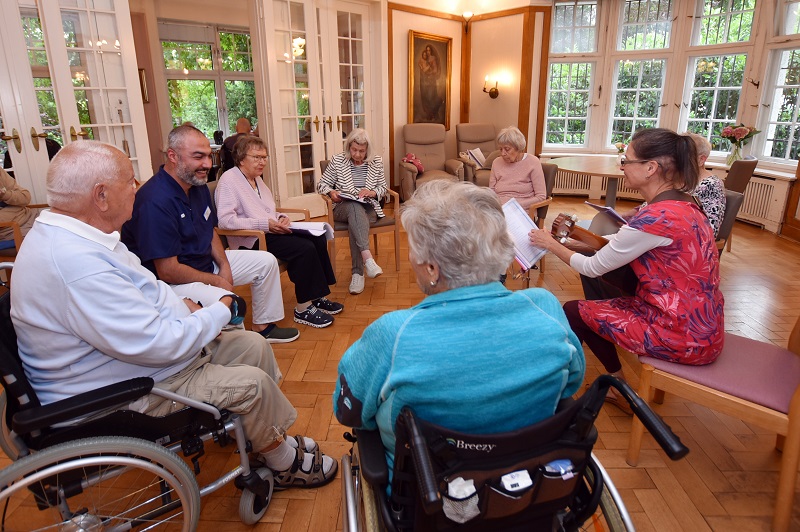



Einige Fakten
- 70 Plätze/Einzel- und Doppelzimmer mit integrierten Bädern zwischen 18 und 40 m²
- Betreuung von Bewohnern in vier festen Wohngruppen mit familiärer Atmosphäre (je nach Schweregrad der Demenz bzw. Hilfebedarf)
- Gemütlich eingerichtete Wohngruppenräume und angeschlossenen Küchenbereich
- In der eigenen Küche werden täglich zwei wechselnde Menüs gekocht, außerdem gibt es einmal im Monat ein „Eventessen“
- Vielfältige Angebote für die Bewohner wie Physio- und Ergotherapie, Logopädie; tägliche Bewegungs- und Musikangebote, Gedächtnistraining, Andachten und Seelsorge, Ausflüge, Feste und Konzerte wie Konzerte der Organisation „Lifemusic now“
Das Team
Zum Leitungsteam gehören Jessica Magri, Geschäftsführerin und Einrichtungsleiterin, Julian König, Geschäftsführer, Melanie Meyer-Thorke, Pflegedienstleitung, Marén Kirschke, Leitung Betreuung und Qualitätsmanagement sowie Verwaltungsleiterin Marianna Gorban. Insgesamt besteht das Team aus 42 Mitarbeiterinnen und Mitarbeitern in der Pflege und Betreuung, darunter drei Palliative-Care-Fachkräfte.
Alle Mitarbeiter des Betreuungsteams sowie die Hälfte der Pflegeassistenten haben den 40-Stunden-Kurs „Palliative Praxis“. Und noch etwas, was das Haus ausmacht: Sämtliche Mitarbeiter, auch Hausmeister oder Reinigungskräfte, kennen alle Bewohner und deren Angehörige namentlich. Wir verzichten weitestgehend auf Leasingkräfte.

Warum kann man sich bei Euch wohlfühlen?
Ein Familienunternehmen ist schon etwas Besonderes, denn wir stehen auch mit unserem Namen und unserer Tradition für das, was uns in der Pflege und Betreuung wichtig ist. Kurze Dienstwege, unternehmerische Entscheidungen zum Wohl und zur Qualitätsverbesserung für die Bewohner und natürlich der palliativgeriatrische Ansatz gehören dazu. Für unsere Bewohner haben wir an sieben Tagen in der Woche Angebote, alles spielt sich in der Wohngruppe ab, auf den Zimmern ist man nur zum Schlafen oder Ruhen. Wir richten uns nach den individuellen Bedürfnissen der Bewohner, so zum Beispiel auch beim Wecken oder den Frühstücks- und Essenszeiten. Wir haben in allen Räumen eine Frühstücksbetreuung, niemand wird aus dem Bett geschmissen, wenn er noch schlafen will.
Wenn jemand bis um zehn schläft, dann kann er das auch. Zum Wohlfühlen trägt außerdem unser großer Garten bei: Wenn es da Wetter zulässt, findet alles im Freien statt, sogar die Mahlzeiten werden dann an großen Tischen im Garten eingenommen und die Angebote finden draußen statt.
Wie ist Euer Beitrag als Leitung zum Gelingen von Palliativer Geriatrie?
Wir sind als Leitung täglich in alles einbezogen, z. B. in Fallbesprechungen, wir haben einen Palliativ-Qualitätszirkel, den Frau Magri leitet. Wichtig sind uns neben Abschiedsritualen für die Bewohner, die Frau Meyer-Thorke leitet, auch Rituale für Mitarbeiter – ist jemand verstorben, gehen sie nicht einfach zur Tagesordnung über, sondern mit einer Kerze in die Übergabe. Unsere Mitarbeiter wissen, dass sie immer offen über das Erlebte sprechen können, es gibt ja auch Situationen, wo Menschen nicht so „schön“ sterben“ wie erhofft.
Auch das Angebot der Gesundheitlichen Versorgungsplanung für die letzte Lebensphase (GVP) nach §132g ist ein Leitungsthema, Frau Magri hat als Einrichtungsleiterin die Ausbildung bei KPG Bildung gemacht. Wir führen die GVP hier akribisch durch, das hat eine Verbesserung der Versorgungsqualität gebracht.
Was bedeutet es Euch, Mitglied im NPG zu sein?
Durch Treffen und Fortbildung bekommen wir wertvollen Input, das ist ja auch Sinn eines Netzwerkes. Wir tauschen uns aus, vernetzen uns und lernen von anderen. Nur weil man denkt, dass etwas gut funktioniert, ist es dann manchmal doch nicht optimal. Und wir sind mit der Mitgliedschaft selbstbewusster geworden. Dadurch, dass wir so viel mehr wissen über Palliative Geriatrie, Infos haben, können wir dem z. B. auch dem Hausarzt ganz anders gegenübertreten und sagen, was wir brauchen. Auch SAPV-Mediziner kooperieren dadurch sehr effizient mit uns.

Was war Euer Einstiegsprojekt?
Unser Projekt hieß „Gemeinsam eine palliative Kultur entwickeln und leben!“ Ziel war es, das bereits vorhandene sehr theoretische Palliativkonzept zu überarbeiten, so dass es praxisnah und handlungsweisend ist, alle Mitarbeiter das Konzept kennen und im jeweiligen Bereich umsetzten.
Die beteiligten Mitarbeiter im Projekt wurden als Multiplikatoren eingesetzt, um die unterschiedlichen Teams zu unterstützen und anzuleiten. Dabei mussten einige Punkte des Konzepts konkretisiert werden, so die Zusammenarbeit mit den ambulanten Hospizen und dem SAPV-Mediziner, die Begleitung von Angehörigen, Einbeziehung von Mitarbeitern, Qualitätszirkel etc. Außerdem wurde das Konzept im Laufe des Projekts um praxisnahe Richtlinien ergänzt und um Theorie gekürzt.
Was zeichnet Palliative Geriatrie in Eurem Haus aus?
Für uns ist es wichtig, dass für die Umsetzung palliativer Maßnahmen das ganze Team zuständig ist, nicht nur ein Palliativbeauftragter. Jeder gehört dazu – Pflege, Betreuung, Hauswirtschaft. Dadurch ist es in unser aller Bewusstsein – die Mitarbeiter kommen und sagen „Machen Sie doch mal ein GVP-Gespräch, wir haben das Gefühl, es ist jetzt notwendig!“. Unsere Mitarbeiter fragen auch aktiv nach dem Palliativzirkel. Das ist schon toll, es ist für sie also keine Last, sondern ihnen ganz wichtig, dass Menschen hier würdevoll verstreben können.
Viel Raum nehmen auch Abschiedsrituale wie unsere Kaffeetafel ein: Wenn jemand verstorben ist, werden die Angehörige in die Wohngruppe eingeladen und einen ganzen Nachmittag lang konzentrieren wir uns auf die verstorbene Person. Spielen ihre Musik, essen den Lieblingskuchen, stoßen an und lassen sie los. Dabei ist es natürlich immer eine Herausforderung, Menschen einzubeziehen, die sehr stark dementiell verändert sind.
Was hat sich mit der Mitgliedschaft im NPG verändert?
Wir hatten schon ein Palliativkonzept, bevor wir zum NPG gekommen sind. Seit wir im Netzwerk sind, ist es aber geordneter, wir haben die GVP eingeführt, fangen frühzeitig mit den Gesprächen dazu an und können so Notfallsituationen besser regeln. Unser Fokus auf Palliative Geriatrie, palliative Pflege, ist stärker geworden. Wir haben die Qualität verändert und immer wieder selbstkritisch betrachtet und Strukturen entsprechend angepasst.
Verändert hat sich, dass man durch kontinuierliche Weiterentwicklung und regelmäßige Treffen auch in den Regionalgruppen ständig am Thema dranbleibt. Man hört, was andere tun, man reflektiert die eigene Arbeit. Wir haben jetzt einen regelmäßig anwesenden SAPV-Mediziner und arbeiten mit einem Ambulanten Hospizdienst zusammen, das ist viel selbstverständlicher geworden.

